ACERCA DE LA FIBROSIS PULMONAR IDIOPÁTICA
Preguntas y respuestas para pacientes y personas al cuidado del paciente
El objetivo de este folleto es facilitar información útil a pacientes recientemente diagnosticados con fibrosis pulmonar idiopática-para ayudarles, tanto a ellos como a las personas a su cuidado, a entender y sobrellevar mejor esta seria enfermedad. La información se presenta a modo de respuestas a las preguntas más frecuentes en lo referente a la enfermedad, sus síntomas, diagnosis y tratamiento.
¿QUÉ ES LA FIBROSIS PULMONAR IDIOPÁTICA?
La fibrosis pulmonar idiopática (FPI) es una enfermedad debilitante, caracterizada por una progresiva cicatrización de los pulmones, que dificulta cada vez más la respiración. La FPI pertenece a una familia de aproximadamente 200 enfermedades relacionadas, denominadas enfermedades pulmonares intersticiales (EPI), que tienen características similares y pueden ocasionar cicatrización. La cicatrización pulmonar, una condición típica de esta alteración, se denomina fibrosis pulmonar (FP) (pulmonary fibrosis).
Algunas veces, la FP puede relacionarse con situaciones, como exposición a polvo metálico, polvo de madera, gases o humos; quimioterapia o radioterapia; infección residual; enfermedades del tejido conectivo, como lupus eritematoso sistémico o artritis reumatoide. Sin embargo, en la mayoría de casos de FP no puede establecerse causa conocida. Cuando la fibrosis pulmonar no tiene causa conocida, se denomina “fibrosis pulmonar idiopática” o “FPI”. El termino “idiopático” significa “de causa desconocida”.
Su médico puede haberse referido a su estado con una de las muchas denominaciones utilizadas para describir la FPI. Esta confusión puede ser debida, en parte, a parecidos entre la FPI y otras EPI. Sólo recientemente la FPI ha sido reconocida como una alteración pulmonar distinta.
Aproximadamente 128,000 personas de los Estados Unidos padecen FPI y se estima que cada año se desarrollan 31.000 nuevos casos. La enfermedad tiende a afectar más a hombres que a mujeres, y normalmente afecta a personas de entre 50 y 70 años de edad.
La FPI dificulta la capacidad de asimilar el oxígeno. Esto ocasiona falta de aire y a menudo se asocia con tos seca. La enfermedad progresa a medida que pasa el tiempo, provocando un incremento en la cicatrización pulmonar y un empeoramiento de los síntomas. Desafortunadamente, la FPI es finalmente discapacitante y puede llegar a ser mortal.
¿QUÉ CAUSA LA FPI?
Mientras la causa de la FPI sigue sin conocerse, lo que sabemos es que la FPI da lugar a cambios en el proceso de curación pulmonar. El ciclo crónico de lesión de la FPI causa una respuesta exagerada y no controlada de la curación que, pasado el tiempo, produce cicatriz fibrosa del tejido. Esta cicatrización, a su vez, ocasiona que los pequeños sacos de aire pulmonares, llamados alvéolos, se ensanchen y se hagan rígidos, de modo que no pueden cumplir correctamente sus funciones ni proveer el oxígeno que el cuerpo necesita.
No hay certeza sobre la causa exacta de esta reparación anormal de tejido; parece ser que la propia respuesta inmune del cuerpo tiene un papel fundamental. Los especialistas están investigando determinados factores de riesgo que pueden hacer a una persona más propensa a desarrollar la FPI. Estos factores de riesgo son:
• Exposición en el trabajo a polvo, metálico o de madera
• Fumar
• Infección viral
• Antecedentes familiares de fibrosis pulmonar
¿QUÉ SÍNTOMAS PUEDE EXPERIMENTAR?
Los síntomas de la FPI se manifiestan gradualmente. Algunos de estos síntomas son:
• Falta de aire durante o después de la actividad física
• Tos seca espasmódica
• Perdida de peso y fatiga
Los pacientes también pueden desarrollar un incremento de tejido en los dedos bajo las uñas. Esta situación se denomina dedos en palillo de tambor.
¿CÓMO SE DIAGNOSTICA LA FPI?
Debido a que la FPI tiene síntomas y un patrón de cicatrización similar a otras alteraciones pulmonares, puede ser difícil de diagnosticar. De hecho, en la mayoría de casos, se diagnostica FPI después de descartar otras enfermedades. Además, hasta ahora, la comunidad médica no se ha puesto de acuerdo en los estándares del diagnóstico de la FPI. Consecuentemente, otras enfermedades relacionadas pueden haber sido erróneamente clasificadas como FPI. Con los nuevos estándares de diagnóstico, el reconocimiento y tratamiento de la FPI debería mejorarse substancialmente.
Para diagnosticar la FPI, su médico deberá realizar un historial clínico y una examen físico completo. Durante esta visita, su médico utilizará un estetoscopio para auscultar su tórax y determinar si sus pulmones producen algún sonido anormal al respirar. A continuación, puede pedir una o más de las siguientes pruebas de diagnóstico o procedimientos.
¿QUÉ PUEDE SUCEDER MIENTRAS PROGRESA LA FPI?
La FPI afecta a cada persona de forma diferente y progresa en grado variable. Generalmente, los síntomas respiratorios del paciente empeoran con el tiempo. Actividades diarias, como caminar o subir escaleras, son cada vez más difíciles.
Además:
• El paciente puede necesitar oxígeno suplementario.
• La FPI avanzada dificulta la lucha de la persona contra las infecciones.
• La FPI ocasiona falta de oxígeno en la sangre. Esta situación (llamada hipoxemia) somete a un esfuerzo tanto al corazón como a los vasos sanguíneos de los pulmones, y puede dar lugar a una presión arterial elevada en los pulmones (hipertensión pulmonar).
• La FPI ha sido también asociada con estas situaciones amenazantes de vida: ataque cardíaco, fallo respiratorio, embolia cerebral, coagulación de la sangre en los pulmones (embolismo pulmonar), infección pulmonar y cáncer al pulmón.
¿CUÁL ES EL TRATAMIENTO DE LA FPI?
Los tratamientos actuales tienen el propósito de mejorar los síntomas y ralentizar la progresión de la enfermedad. Hasta ahora no hay cura para la FPI. Un grupo de expertos patrocinados por la sociedad torácica americana y la sociedad respiratoria europea ha desarrollado una línea a seguir en el tratamiento de la FPI. Este grupo recomienda lo siguiente como terapia estándar de la FPI:
• un antiinflamatorio corticosteroide (como la prednisona)
Utilizado en combinación con:
• un fármaco supresor de la respuesta inmunitaria (azatioprina o ciclofosfamida)
Este tratamiento sólo es efectivo en un número reducido de casos y funciona mejor cuando se aplica al inicio de la enfermedad. Estos fármacos pueden ocasionar efectos secundarios de menor o mayor gravedad. No dude en ponerse en contacto con su médico si tiene cualquier tipo de reacción negativa a la medicación.
En algunos casos, los médicos pueden considerar el trasplante pulmonar. Este procedimiento se realiza con más frecuencia en pacientes de menos de 60 años de edad en quienes la FPI no ha respondido a otros tratamientos.
Se está investigando nueva medicación para tratar la FPI.
¿QUÉ PUEDE HACER USTED?
Si le han diagnosticado FPI, hay una serie de cosas que puede hacer para colaborar en su propio tratamiento y ayudarse a sí mismo a permanecer en buen estado. Las personas al cuidado del paciente también pueden estar interesadas en la siguiente información, que ayudará al miembro de la familia diagnosticado de FPI.
• Tome toda la medicación prescrita y en la forma indicada por su médico.
• Si fuma, es muy importante que lo deje lo antes posible. Pregunte a su médico o enfermera sobre los programas y productos que pueden ayudarle a dejar de fumar.
• Mantenga una dieta equilibrada. Esto ayudará a mantener fuerte su organismo. Consulte con su medico o enfermera acerca de cualquier duda nutricional que pueda tener.
• Coma durante el día en pequeñas cantidades y con mayor frecuencia. A muchos pacientes les resulta más fácil respirar cuando su estómago no está lleno completamente.
• Practique ejercicio moderado, como caminar o montar en bicicleta estática. Si ya practica ejercicio, siga con él. Esto ayudará a mantener fuerte su función pulmonar. Hable con su médico antes de iniciar un nuevo programa de ejercicio. Aquellos pacientes que lo requieran, pueden utilizar oxígeno durante el ejercicio.
• Puede apuntarse a un programa de rehabilitación pulmonar para ayudar a incrementar su resistencia, aprenda técnicas de respiración y amplíe su red social de apoyo. Pregunte a su médico o enfermera para más información.
• Su médico puede haberle prescrito oxígeno suplementario que proporcionará a su organismo el oxígeno que necesita y que sus pulmones no pueden aportar. Algunos pacientes temen volverse adictos al oxígeno, pero esto no es cierto. El oxígeno suplementario le puede ayudar a sentirse con una mejor respiración y más energético.
• Únase a un grupo de apoyo de su comunidad o forme uno. Es una buena manera de obtener el soporte emocional que necesita.
• Consulte con su médico o enfermera cualquier duda que tenga acerca de su estado o del tratamiento. Llame inmediatamente a su médico en caso de que notara algo anormal en su estado o en los efectos de la medicación.
¿HAY ALGÚN TRATAMIENTO EN FASE DE INVESTIGACIÓN?
Los investigadores desarrollan y prueban diversas vías para tratar la FPI. Tienen como objetivo las distintas fases de la enfermedad. Las terapias en investigación incluyen:
• Antifibróticos o agentes antifibrogénicos (tales como interferón y algunos fármacos que disminuyen la presión arterial) para inhibir el proceso de cicatrización.
• Antioxidantes (tales como N-acetilcisteina y glutation) para prevenir dañar el tejido pulmonar.
• Anticuerpos monoclonales para inhibir “malas” citoquinas (factor de crecimiento proteico que activa la inflamación).
Un tratamiento prometedor incluye la citoquina interferon gamma-1b. Un avanzado estudio clínico está actualmente en el camino de confirmar su efectividad en la disminución o inversión de la cicatrización asociada a la FPI, en la mejora potencial de la función pulmonar y en la supervivencia del paciente.
Serán necesarias nuevas investigaciones para determinar la eficacia y seguridad de estas nuevas terapias para la FPI. Si tiene cualquier pregunta sobre tratamientos experimentales o sobre ensayos clínicos en curso, pregunte a su médico o póngase en contacto con la Coalition for Pulmonary Fibrosis (Coalición para la fibrosis del pulmón).
RECOMENDACIONES PARA LAS PERSONAS AL CUIDADO DEL PACIENTE
Cuidar de alguien que tiene una enfermedad debilitante puede exigir implicarse tanto física como emocionalmente. Usted está haciendo todo lo posible para asegurar que su ser querido recibe el mejor cuidado, permaneciendo informado sobre las posibles opciones de tratamiento y procurando que en casa todas las necesidades del paciente queden cubiertas. Así pues, en este proceso, usted también deberá recordar la importancia de cuidar de sí mismo.
En esta situación usted y su ser querido pueden estar enfrentándose a gran estrés y ansiedad. Tenga en cuenta estos estados de ánimo, si no podrán tener un impacto negativo en su salud y bienestar. Para ayudar a reducir el estrés en su vida, practique ejercicio con regularidad y aprenda algunas técnicas de relajación. Pueden unirse a un grupo de apoyo o bien acudir a un asistente para que les ayude a enfrentarse a sus estados de ánimo. Lo importante para ambos es solicitar y obtener la ayuda que necesiten.
ORGANIZACIONES DE AYUDA AL PACIENTE
Fundada para apoyar en su esfuerzo a otras organizaciones, la CPF pretende concienciar sobre el problema de la fibrosis pulmonar; ayudar, educar y dar apoyo a pacientes con fibrosis pulmonar y otras enfermedades. También facilita información al personal sanitario y fomenta las inversiones en investigación. La Coalition ofrece material educativo a médicos y pacientes, así como una página web. Para más información contactar con:
Coalition for Pulmonary Fibrosis
1685 Branham Lane, Ste 227
San Jose, CA 95118
www.coalitionforpf.org
(888) 222-8541
Caring Voice Coalition
P.O. Box 1384
Meridian, ID 83680
www.caringvoice.org
(877) 455-3374
Genetic Alliance
4301 Connecticut Ave. NW, Ste. 404
Washington, DC 20008
www.geneticalliance.org
(202) 966-5557
Mary D. Harris Memorial Foundation
1500 Ashbury Street
Evanston, IL 60201
(847) 869-5276
National Coalition of Autoimmune Patient Groups
22100 Gratiot Avenue – Eastpointe
East Detroit, MI 48021-2227
www.aarda.org
(888) 856-9433
The Pulmonary Paper
P.O. Box 877
Ormond Beach, FL 32175
www.pulmonarypaper.org
(800) 950-3698
Second Wind Lung Transplant Association
P. O. Box 1915
Largo, FL 33773
www.2ndwind.org (888) 855-9463
Grupo de apoyo en Español
cordovaboss@yahoo.com.mx

La Coalition for Pulmonary Fibrosis (Coalición para el Fibrosis Pulmonar)
La Coalition for Pulmonary Fibrosis (CPF) es una organización no lucrativa, fundada en 2001 para avanzar la educación, apoyo para pacientes y los esfuerzos de investigación para el intersticial la enfermedad pulmonar, y para fibrosis específicamente pulmonar. La CFP es gobernada por los pulmonologist principales de la nación, los individuos afectados por fibrosis pulmonar, profesionales médicos de investigación y organizaciones de apoyo. Con más de 8,000 miembros para toda la nación, la CFP es la organización no lucrativa más grande en el país dedicado para ayudar ésos con fibrosis pulmonar.![]()
BIBLIOGRAFÍA RECOMENDADA Los siguientes libros ofrecen información sobre alteraciones pulmonares, así como técnicas para mejorar su respiración y consejos útiles sobre la calidad de vida.
The Breathing Disorders Sourcebook
Francis V. Adams, MD
Lowell House, Noviembre 1998
Shortness of Breath: A Guide to Better Living and Breathing
Andrew L. Ries, et al Mosby-Year Book, Inc.,
Septiembre 2000
The Lung Transplantation Handbook
Karen A. Couture
Trafford Publishing, 2001
Coping with Prednisone
Eugenia Zukerman and Julie R. Ingelfinger, M. D.
New York: St. Martin’s Griffin, 1998
The Official Patient’s SourceBook on Idiopathic Pulmonary Fibrosis
James N. Parker & Philip Parker
ICON Health Publications, Junio 2002
Share the Care: How to Organize a Group to
Care for Someone Who Is Seriously Ill
Cappy Capossela & Sheila Warnock
Simon & Schuster, Septiembre 1995
Taking Flight – Inspirational Stories of Lung Transplantation
Compiled by Joanne Schum, Authored by lung recipients around the world, Octubre 2003
1685 Branham Ln Ste 227
San José, CA 95118
(888) 222-8541
www.coalitionforpf.org
Coalition for Pulmonary Fibrosis
Este es un servicio del GRUPO DE APOYO EN ESPAÑOL
Mi historial clínico:
En 2001 me informaron que tenia dentro de mis pulmones a un “huésped incomodo” al que nunca invite a vivir dentro de mi cuerpo. Todos estos años los he dedicado a leer y a recopilar toda la información disponible para compartirla con “mis compañeros de viaje”
La FP es una de las 200 enfermedades pulmonares cuya sintomatología es similar.
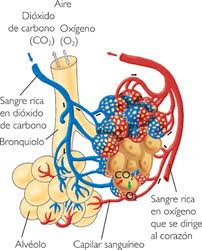
1. Tos crónica producida por la incapacidad de los alveolos para recibir oxigeno y desalojar el bióxido de carbono (ver las fotos de arriba)
2. Cansancio, sensación de ahogo.(disnea)
3. Perdida de peso convirtiendo en mas vulnerables
Mi experiencia personal. Como soy un cliente VIPS de la de la FP. Con una antigüedad de 11 años puedo asegurarte que el índice de supervivencia puede ser largo. Una Colombiana celebro sus 20 años con la FP.
Confía solamente en un neumólogo para tu atención, solo esta especialidad medica esta entrenada y capacitada para ver y entender la evolución de la FP en tu organismo.
Pídele a una dietologa que te haga un programa alimentico a tu medida. La perdida de peso mina tu resistencia.
Es duro decirlo y mas el aceptarlo. NO EXISTE NINGUNA CURA CONTRA LA FP.
Nuestra supervivencia depende de cuidarnos y de estar informados
Pero no todo es negativo. Actualmente muchas firmas farmacéuticas están luchando para probar nuevas moléculas y que la FDA se las apruebe. Tarde que temprano, alguna de ellas tendrá la aprobación para su uso en seres humanos
Alberto Cordova Cayeros
cordovaboss@yahoo.com.mx


No hay comentarios:
Publicar un comentario